El diagnóstico de "osteocondrosis cervical" se hace a menudo cuando una persona se queja de dolor de cuello. Algunos también le atribuyen mareos, pérdida de memoria, entumecimiento en las manos y otros síntomas desagradables. Se cree erróneamente que la enfermedad está asociada con el desgaste y la edad. -Deformación relacionada con los discos intervertebrales y otros elementos de la columna.
¿Cómo funciona la columna cervical?
La zona del cuello consta de 7 vértebras. Entre ellos se encuentran los discos intervertebrales, estructuras semirrígidas con un anillo denso a lo largo de la periferia y un centro gelatinoso que actúan como amortiguadores. A derecha e izquierda de cada vértebra hay dos articulaciones, entre las cuales sobresalen las superficies cubiertas de cartílago de las apófisis vertebrales. Las articulaciones están conectadas por ligamentos y músculos de la espalda.
¿Por qué ocurre el dolor de cuello?
Por lo general, el dolor de cuello ocurre en respuesta a movimientos incómodos, lesiones o debido a la inflamación de una de las estructuras de la columna cervical. Además, la causa del dolor puede ser un estiramiento excesivo de músculos o ligamentos, por ejemplo, al levantar pesas, girar la cabeza sin éxito o en el contexto de artrosis de las articulaciones entre las apófisis articulares. Los "atrapamientos de nervios" o radiculopatías cervicales, procesos específicos (metástasis, tumores de las vértebras, membranas de la médula espinal en la zona del cuello) son relativamente raros.
El 26% de los hombres y el 40% de las mujeres mayores de 30 años han experimentado dolor de cuello en el último mes, y el 5% de los hombres y el 7% de las mujeres lo sienten constantemente.
El dolor de cuello agudo suele desaparecer por sí solo en 1-2 semanas y, en la mayoría de los casos, el dolor crónico surge de la falta de actividad física o, por el contrario, de una actividad física demasiado intensa.
Sin embargo, las personas a menudo se refieren erróneamente a dolores y molestias inexplicables en el cuello como osteocondrosis cervical, asociando su desarrollo con el desgaste y la deformación de los discos intervertebrales y otros elementos de la columna relacionados con la edad. Pero ese dolor no suele tener nada que ver con una osteocondrosis real.
Osteocondrosis cervical
Según la Clasificación Internacional de Enfermedades (CIE), la osteocondrosis (osteocondropatía) es un grupo de enfermedades hereditarias raras asociadas con la alteración del desarrollo y crecimiento normal de los huesos. Como regla general, la osteocondrosis comienza en la infancia y es grave: parte de la articulación o del hueso se deforma y, a veces, incluso muere. Esta enfermedad generalmente no afecta la columna cervical, sino la columna torácica (vértebras torácicas inferiores). Por tanto, la principal manifestación clínica de la osteocondrosis es una curvatura pronunciada de la columna torácica, la llamada cifosis torácica.
Síntomas asociados con daño a la columna torácica:
- disnea,
- debilidad constante
- incapacidad para respirar completamente,
- dolor y ardor detrás del esternón,
- Ataques de palpitaciones.
Enfermedades asociadas al dolor de cuello.
Espondilosis cervical
En las personas mayores de 50 años, el dolor de cuello suele ser causado por la espondilosis cervical, el desgaste de las vértebras y estructuras relacionadas relacionado con la edad. Esta enfermedad provoca que los discos intervertebrales se sequen y aplanen, lo que empeora el desgaste en la zona del cuello y hace que muchos movimientos sean dolorosos.

Pero los cambios en la columna a medida que envejecemos son normales. Las estructuras empiezan a desgastarse a los 30 años de media y a los 60 años, 9 de cada 10 personas ya padecen espondilosis cervical. Sin embargo, en la mayoría de las personas es asintomática.
Diferentes razones
Con menos frecuencia, el dolor de cuello se produce debido a hipotermia o estrés severo, debido a hernias de disco o anomalías de las vértebras cervicales, crecimientos óseos (espolones) que comprimen los nervios que provienen de la médula espinal.
La causa más común de dolor en la columna cervical y la cintura escapular es la tensión excesiva (defensa) de los músculos: trapecio, músculos largos de la espalda de la columna cervical.
Además, los músculos de la columna cervical están estrechamente conectados con la aponeurosis, una placa tendinosa ancha que envuelve la cabeza. Los elementos musculares de la aponeurosis en la parte posterior de la cabeza, las sienes y la zona de la frente se conectan con los músculos de la columna cervical, por lo que el dolor de cuello suele ir acompañado de dolores de cabeza. El dolor de cuello que se produce después de estar sentado durante mucho tiempo o al dormir en una posición incómoda y que se acompaña de dolores de cabeza se asocia en la mayoría de los casos con falta de actividad física y malas posturas y no supone ningún riesgo para la salud.
El fenómeno del tech neck, el llamado techno neck o cuello de la era de Internet, está asociado al dolor provocado por una postura incómoda. Techneck es el resultado del uso constante de una computadora y un teléfono inteligente, lo que obliga a la persona a doblar el cuello. El hecho es que la masa relativa de la cabeza aumenta con la inclinación hacia adelante. Así, el peso medio de la cabeza de un adulto en posición "recta" es de 5 kg. Si inclina la cabeza hacia adelante al menos 15°, la carga sobre los músculos del cuello es de 13 kg, a 30° - 20 kg, a 60° - 30 kg La sobrecarga constante provoca una sobrecarga de los músculos del cuello, lo que puede provocar microtraumatismos, inflamación, fibrosis (crecimiento excesivo del tejido conectivo) y, por tanto, dolor.

Razones que contribuyen al desarrollo de cambios degenerativos en la columna cervical.
La aparición de dolor en la columna cervical se ve favorecida por el parto u otras lesiones de la columna, anomalías en su desarrollo, trastornos posturales, distonías musculares, así como la inmovilización prolongada, la obesidad y algunas enfermedades autoinmunes.
- La inmovilización a largo plazo es una condición en la que una persona se ve obligada a permanecer acostada durante más de un mes debido a una condición médica subyacente. Como resultado, los músculos se debilitan y, durante la verticalización, se produce una tensión excesiva a medida que aumenta la carga. Se produce dolor.
- Obesidad: el sobrepeso aumenta la tensión en las estructuras de la columna y puede causar dolor.
- Las enfermedades autoinmunes en las que se destruye el tejido cartilaginoso (artritis autoinmune, policondritis) también provocan dolor de cuello.
Etapas de cambios degenerativos en la columna cervical.
Hay 4 etapas principales de degeneración (destrucción) de la columna cervical:
- Etapa I: Los discos intervertebrales se vuelven más delgados, se produce una ligera molestia en la zona del cuello;
- Etapa II: Los discos intervertebrales se deforman y la distancia entre las vértebras disminuye. El dolor aumenta con los movimientos de la columna cervical;
- Etapa III: Los cartílagos y las vértebras se rozan, el dolor de cuello se vuelve permanente y los movimientos se limitan. Con deformaciones muy graves de la columna cervical, el síndrome de la arteria vertebral puede ocurrir con trastornos visuales y vestibulares, dolores de cabeza;
- etapa IV: los cambios degenerativos son pronunciados, los movimientos de la columna cervical son muy limitados y dolorosos. La zona del cuello puede quedar casi completamente inmovilizada.
Síntomas de cambios degenerativos en la columna cervical.
La mayoría de las personas con osteocondrosis cervical experimentan dolor crónico y rigidez en el cuello. A medida que avanza la enfermedad, pueden aparecer síntomas adicionales (particularmente si se comprimen las raíces espinales, la arteria vertebral y los plexos nerviosos adyacentes).
Síntomas de cambios degenerativos en la columna cervical:
- dolor de cuello que empeora con el movimiento o al estar de pie;
- el dolor se irradia al hombro o al brazo;
- entumecimiento, hormigueo y debilidad en brazos y manos;
- Chasquidos o crujidos en el cuello (especialmente al girar la cabeza);
- Dolor de cabeza;
- ataques de mareos;
- alteración de la coordinación de movimientos;
- Pérdida del control de la vejiga o los intestinos.
Si se presentan estos síntomas, se debe consultar a un neurólogo lo antes posible.
Tipos de síntomas de "osteocondrosis cervical"
Todos los síntomas de la "osteocondrosis cervical" se pueden dividir condicionalmente en tres grupos o síndromes: síndrome vertebral, radicular y de la arteria vertebral.
Síntomas del síndrome vertebral (espinal):
- Crujido en el cuello al moverse;
- movilidad limitada;
- Violación de la posición de las vértebras entre sí en el cuello;
- Suavizado de la lordosis cervical natural o curvatura lateral de la columna cervical (solo visible en radiografías, resonancia magnética o tomografía computarizada).
Síntomas del síndrome radicular:
- Entumecimiento de los dedos de una o ambas manos;
- dolor punzante y ardiente en el cuello que se irradia al brazo o a ambos brazos;
- Distrofia de los músculos del cuello y del brazo.
Síntomas del síndrome de la arteria vertebral:
- mareos paroxísticos hasta la pérdida del conocimiento;
- saltos repentinos de la presión arterial;
- ruido en los oídos;
- visión borrosa o manchas en los ojos;
- Pérdida del equilibrio y ataques de náuseas al mover la cabeza;
- Dolor de cabeza (dolor intenso en uno o ambos lados).
Diagnóstico de cambios degenerativos en la columna cervical.
Para comprender la causa del dolor de cuello y hacer un diagnóstico de "cambios degenerativos en la columna cervical" (comúnmente llamado osteocondrosis cervical), el médico debe realizar un examen, estudiar la historia clínica y evaluar los resultados de las pruebas de laboratorio y los exámenes instrumentales.
El diagnóstico y tratamiento de la osteocondrosis cervical lo realiza un neurólogo.
inspección
Durante el examen, el médico escucha las quejas del paciente, aclara los detalles del historial médico y realiza un examen: control de los reflejos, la fuerza muscular, la sensibilidad y el estado del aparato vestibular.
En la "osteocondrosis cervical" se pueden observar atrofias musculares visibles (pérdida de masa muscular), disminución o aumento del tono muscular de los músculos largos de la espalda, así como trastornos estáticos en la zona del cuello. Al palpar los músculos, la persona se queja de dolor, y al inclinar la cabeza, el dolor puede estar en la cabeza o irradiarse a los brazos y pueden producirse mareos o dolores de cabeza.
Además, los pacientes pueden experimentar problemas motores en las manos (debilidad), así como problemas de visión y audición.
El médico también puede pedirle al paciente que camine, se pare sobre una pierna con los ojos cerrados o se toque la nariz. De esta forma, el especialista puede valorar si la coordinación de los movimientos está alterada y si existen problemas en la motricidad gruesa y fina.
Diagnóstico de laboratorio
Para evaluar el estado general de los huesos, a los pacientes con sospecha de osteocondrosis cervical se les prescriben análisis de sangre para detectar calcio total e ionizado, así como marcadores de crecimiento y destrucción del tejido óseo: osteocalcina y osteoprotegerina, fosfatasa alcalina.
A medida que avanza la osteocondrosis cervical, las articulaciones se destruyen, el contenido de calcio puede reducirse, pero aumentan la osteocalcina y la osteoprotegerina.
La creatina quinasa total también se considera un marcador de destrucción del tejido muscular en la miositis de los músculos del cuello.
Además, es posible que el médico deba determinar los niveles sanguíneos de microelementos implicados en la regulación del tono muscular: magnesio, potasio, sodio.
Diagnóstico instrumental
Para determinar la causa del dolor de cuello y los trastornos asociados se requieren estudios de imagen: radiografía de la columna cervical, tomografía computarizada y resonancia magnética, electroneuromiografía.
- Radiografía.Mediante rayos X se pueden detectar deformaciones óseas, tumores malignos y cambios degenerativos en las articulaciones.
- Imágenes por resonancia magnética y computarizadaSe realiza cuando existe sospecha de patología de la columna, médula espinal o cerebro. La tomografía computarizada muestra hemangiomas de los cuerpos vertebrales y deformidades graves de la columna cervical. La resonancia magnética es más informativa para visualizar músculos, raíces y médula espinal.
- Electroneuromiografía- un método para estudiar la eficiencia de la transmisión de impulsos a lo largo de una fibra nerviosa utilizando corriente eléctrica de baja intensidad. La prueba puede resultar algo incómoda. El estudio ayuda a aclarar la conducción de los impulsos a lo largo de las raíces, los nervios y de los nervios a los músculos, confirmar el daño a los nervios o músculos y aclarar la naturaleza y el alcance del daño.
Tratamiento de cambios degenerativos en la columna cervical.
Los principales objetivos del tratamiento de los cambios degenerativos en la columna cervical son aliviar el dolor, prevenir la compresión de los nervios del cuello y restaurar la movilidad de la columna cervical.

Dependiendo de la gravedad de la enfermedad, el médico puede prescribir medicación, fisioterapia o masajes. Si los nervios se pellizcan o las articulaciones se deforman, puede ser necesaria una cirugía.
Tratamiento farmacológico de los cambios degenerativos en la columna cervical.
El dolor de cuello se puede aliviar con medicamentos.
Medicamentos para aliviar el dolor y la rigidez del cuello:
- Ungüentos, geles y apósitos anestésicos locales;
- Fármacos anti-inflamatorios no esteroideos;
- medicamentos hormonales en forma de tabletas o inyecciones en el área de la articulación afectada;
- relajantes musculares para aliviar los espasmos musculares;
- Antidepresivos para aliviar el dolor crónico.
Tratamiento no farmacológico de la osteocondrosis cervical.
Además de la terapia con medicamentos, es importante que los pacientes con osteocondrosis cervical realicen ejercicios para el cuello. Para ello, se deriva a la persona a un fisioterapeuta para que le asesore. Enseña cómo estirar y fortalecer adecuadamente los músculos del cuello y los hombros.
Su médico puede recomendarle tapetes o rodillos con agujas de metal o plástico. Se utilizan entre 15 y 30 minutos antes de acostarse para relajar los músculos.
El uso de una férula Shantz (collarín) es una terapia de movimiento pasivo para los músculos profundos de la columna cervical, que son difíciles de influir mediante el movimiento. Cuando se coloca una férula, los músculos se relajan; cuando se quita, los músculos se tensan. Usar una férula durante 15 a 20 minutos varias veces al día puede ayudar a ejercitarla y fortalecerla.
Sólo tiene sentido usarlo durante 2 o 3 horas si tiene una lesión grave en el cuello. Además, no debes acostarte sobre él y mucho menos dormir.
Tratamiento quirúrgico de los cambios degenerativos de la columna cervical.
Como regla general, se requiere cirugía en pacientes con deformidad espinal grave y nervio pinzado.
Durante la operación, el cirujano extirpa elementos patológicos (protuberancias de hernia, formaciones, etc. ) o partes de la vértebra. Después de dicho tratamiento, se requiere un largo período de rehabilitación: uso de una férula Shants o una férula rígida para la columna cervical, fisioterapia, caminata regular y analgésicos.
Complicaciones y consecuencias de los cambios degenerativos en la columna cervical.
Sin tratamiento, los discos intervertebrales se desgastan gradualmente y las vértebras se "borran".
Complicaciones comunes de los cambios degenerativos en la columna cervical:
- síndrome de dolor persistente en la cabeza, cuello, pecho;
- Calambres, trastornos del movimiento y entumecimiento de las manos;
- Sensación frecuente de mareos, alteración de la coordinación de movimientos, motricidad fina y gruesa.
Prevención de cambios degenerativos en la columna cervical ("osteocondrosis cervical")
No existe una prevención específica de la osteocondrosis cervical verdadera, ya que es una enfermedad hereditaria.
Para evitar la aparición de dolor de cuello inespecífico, que se asocia erróneamente con la osteocondrosis cervical, es importante mantener una postura correcta y estar físicamente activo: cuanto más se mueve una persona, mejor es el estado de los músculos, huesos, ligamentos y articulaciones.
Para mantener la actividad física, los adultos necesitan 150 minutos de actividad aeróbica de intensidad moderada por semana. Son adecuados caminar rápido, nadar, andar en bicicleta, jugar al tenis, bailar o patinar en línea. Pilates y yoga fortalecen tus músculos.
Además, la gimnasia ayuda a evitar la tensión excesiva de los músculos del cuello y la aparición de dolor: inclinar y girar la cabeza hacia adelante, hacia atrás, alternativamente hacia cada hombro, así como dormir sobre una almohada ortopédica.
Debes evitar lesiones en la columna cervical: no te lances de cabeza al agua, usa el cinturón de seguridad en el coche (evitando un latigazo cervical en caso de accidente).

Posición para dormir para el dolor de espalda.
El dolor de cuello y espalda, a menudo atribuido a la osteocondrosis, puede ser el resultado de una posición incómoda para dormir.
Cuando duermes, tu cabeza y tu columna deben estar aproximadamente a la misma altura. Esta posición minimiza la presión adicional en el área del cuello.
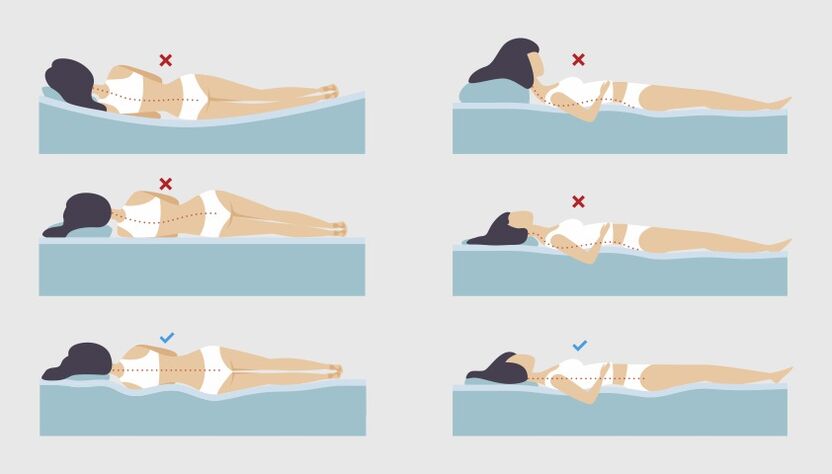
Si alguien duerme principalmente boca arriba, la altura de la almohada debe ser de 6 a 11 cm en promedio. Para quienes duermen de lado, la almohada debe ser más gruesa: de 9 a 13 cm. De esta forma se consigue que se mantenga el ángulo deseado entre el hombro y la cabeza, la columna cervical no cederá y los músculos estarán tensos para compensar las molestias.
Además, cuanto mayor sea el peso de la persona, más alta debe ser la almohada. También hay que prestar atención a la firmeza del colchón. Cuanto más suave sea, más se hundirá bajo el peso del cuerpo y más alta debe ser la almohada. También es mejor no dormir siempre de lado, ya que esto provoca un desequilibrio en los músculos.
Si alguien prefiere dormir boca abajo, puede experimentar más dolor de espalda y cuello. El caso es que en esta posición es difícil mantener la columna en una posición neutra. Para aliviar la tensión en la espalda, puedes colocar una almohada debajo de la pelvis y la parte inferior del abdomen, elegir una almohada plana debajo de la cabeza o incluso dormir sin ella.
Además, puedes utilizar una almohada ortopédica especial.
Preguntas más frecuentes
- ¿Hacia dónde puede irradiarse el dolor en la "osteocondrosis cervical"?
El dolor causado por cambios degenerativos en la columna cervical puede irradiarse al hombro o al brazo y también puede aumentar al moverse o estar de pie.
- ¿Cómo aliviar un ataque de mareos con "osteocondrosis cervical"?
Para aliviar un ataque de mareos conviene adoptar una posición cómoda en la que el riesgo de caída sea mínimo (sentado en una silla con respaldo o acostado) y pedir ayuda. Después de 5 a 7 minutos, puede intentar girar la cabeza: lo más probable es que el ataque de mareo desaparezca durante este tiempo. Si los mareos persisten o empeoran, se producen náuseas, vómitos u otros síntomas neurológicos (alteraciones del habla, visión, movimiento, deglución, sensibilidad), debe llamar a una ambulancia lo antes posible.
- ¿Cómo se puede dormir bien si se tiene "osteocondrosis cervical"?
Cuando duermes, tu cabeza y tu columna deben estar aproximadamente a la misma altura. Esta posición minimiza la presión adicional en el área del cuello.
- ¿Cuánto dura la "osteocondrosis" de la columna cervical?
En promedio, la exacerbación de los síntomas debido a cambios degenerativos en la columna cervical ("osteocondrosis cervical") dura de 4 a 7 días. Para aliviar el dolor se utilizan antiinflamatorios no esteroides y relajantes musculares. Durante este período, es mejor mantener la calma. y usar un collarín cervical.
- ¿Qué médico trata la "osteocondrosis" de la columna cervical?
El diagnóstico y tratamiento del dolor en la zona del cuello lo realiza un neurólogo, neurocirujano, ortopedista y médico de cabecera.














































